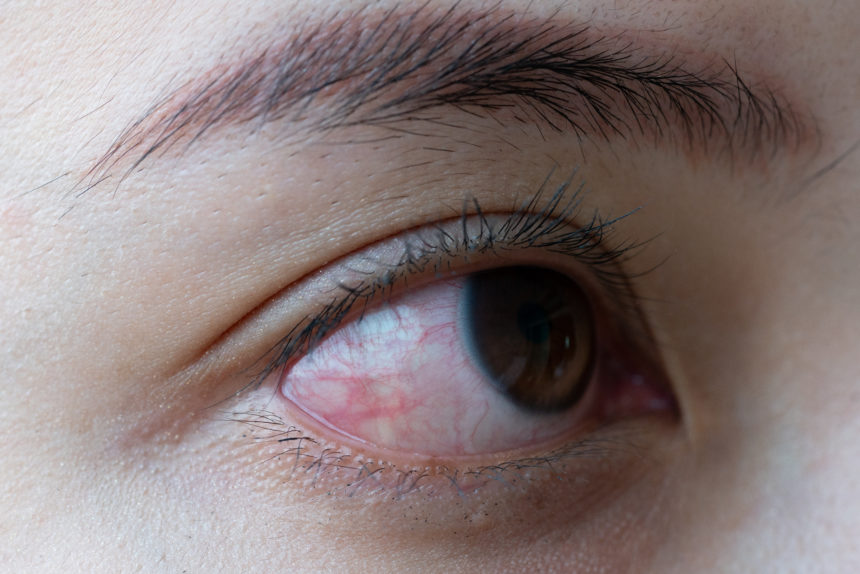
A Esclerite é uma doença que pode ser grave e destrutiva. Afinal, compromete a parte branca e visível do olho conhecida como esclera. Afeta pessoas de qualquer idade, mas principalmente adultos entre 30-50 anos.
As mulheres são mais afetadas que os homens e muitas delas apresentam doenças do tecido conjuntivo como Artrite reumatoide, Lúpus eritematoso sistêmico, Poliarterite nodosa, Granulomatose de Wegener e Policondrite recorrente. Alguns casos têm causas infecciosas associadas como Herpes, Tuberculose, Sífilis, fungos e bactérias. Cerca de metade dos casos de Esclerite são chamados de idiopáticos e não tem uma causa conhecida.
Quadro clínico
A Esclerite comumente afeta a parte da frente do olho e pode ser classificada em três tipos: difusa, nodular e necrosante. A última é considerada a forma mais grave da doença. Pode, também, comprometer a parte posterior do olho e envolver a retina, coróide e nervo óptico, dificultando ainda mais o seu diagnóstico.
Sintomas
A dor ocular é o sintoma mais característico da doença, sendo muito intensa e podendo despertar o paciente do sono. A dor é tão intensa que pode provocar náuseas e vômitos. Maior sensibilidade a claridade (fotofobia), dor à movimentação ocular e piora da visão também podem ocorrer.
No exame oftalmológico observamos um olho bastante inflamado, com uma vermelhidão profunda e de cor violácea, comprometendo a esclera e que pode ser difusa ou setorial, com áreas de inchaço e ou formação de nódulos. Em alguns casos, podem existir áreas de isquemia e necrose com perda de tecido escleral e até áreas de perfuração ocular.
Na Esclerite posterior, as principais alterações observadas são o descolamento seroso de retina e edema de disco óptico.
Diagnóstico
O diagnóstico é essencialmente clínico, por meio do exame oftalmológico e de uma boa anamnese com o paciente. Exames de Ecografia ocular modo B, OCT e Retinografia fluorescente podem ser necessários para ajudar no diagnóstico, principalmente na suspeita de esclerite posterior.
Esfregaços e raramente biópsias podem ajudar se suspeita de Esclerite infecciosa.
Na maioria dos casos, solicitamos uma avaliação laboratorial extensa (exames de sangue, urina e Rx de tórax) para afastarmos a possibilidade de uma doença sistêmica associada, principalmente se suspeita de doenças reumatológicas.
Tratamento
O tratamento das esclerites é realizado com medicação oral. Os AINEs orais são geralmente suficientes para controlar a doença na maioria dos casos.
Os casos mais graves e que não respondem aos AINEs vão precisar de corticoide sistêmico por tempo prolongado. Em caso de intolerância aos corticóides sistêmicos, esclerite necrosante e associação com doenças sistêmicas à introdução de um medicamento imunossupressor é fundamental e deverá ser realizada sob a supervisão do reumatologista. As doenças infecciosas são tratadas com medicação específica para cada caso.
A Esclerite pode se complicar com glaucoma, catarata, perda da visão e perfuração ocular, além da possibilidade de associação com alguma doença sistêmica. Portanto, se houver qualquer suspeita ou sinal da doença, procure imediatamente um oftalmologista.